Jorge Colina,
Economista de IDESA
COMO QUEDÓ EL SISTEMA EN EL PRIMER AÑO SIN DERIVACIÓN DE APORTES
En el primer año sin derivación de aportes se observa la foto de cómo estaba estructurado el sistema con la derivación. Ahora viene la película cuando la gente se mueva entre los Agentes del Seguro. Es urgente canalizar todos los recursos del FSR al subsidio SANO.
El fin de la derivación de aportes
El 2025 será un año señero para la (des) organización del financiamiento de la salud privada en Argentina. La razón es que se forzó a las empresas de medicina prepaga a incorporarse como Agentes del Seguro del Sistema Nacional del Seguro de Salud (más conocido como el “sistema de obras sociales”) en igualdad de condiciones que las obras sociales. Esto implica que se desarmó el esquema de financiamiento que las prepagas tenían montado para captar afiliados de las obras sociales con capacidad y/o voluntad de pago suficiente para afrontar las cuotas de sus planes de salud. Este esquema es conocido como la “derivación de aportes”.
A partir de enero del 2025 la Superintendencia de Servicios de Salud (SSS) trasladó de oficio las personas que tenían cobertura de prepaga a través de una obra social a la prepaga y cualquier trabajador asalariado aportante a la seguridad social puede elegir libre e indistintamente una obra social o una prepaga. Si bien no se tiene todavía la información completa del 2025, con la información publicada por ARCA de distribución de recursos a Agentes del Seguro a octubre de ese año se puede trazar un panorama de los cambios ocurridos en el sistema desde el punto de vista de la financiación. Esto se presenta en el Cuadro 1.
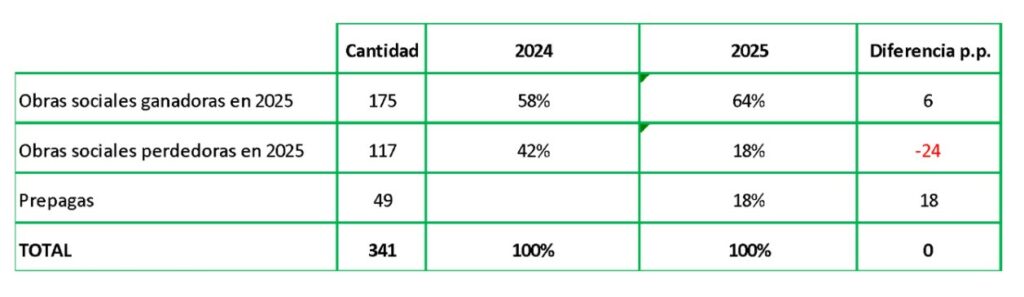
Cuadro 1. Cambio en la recaudación del Sistema Nacional del Seguro de Salud
Como % del total // A octubre de cada año
Fuente: elaboración propia en base a Boletín de Seguridad Social de ARCA
El Cuadro 1 muestra que hay 341 Agentes del Seguro que recibieron recaudación desde ARCA. Las obras sociales que ganaron afiliados en el 2025 representaban en el 2024 el 58% de la recaudación del sistema y las que perdieron afiliados en el 2025 representaban el 42%. En el 2025 las ganadoras pasaron a representar el 64%, las perdedoras el 18% y las prepagas incorporadas al sistema como Agentes del Seguro pasaron a representar el 18% de la recaudación. La última columna presenta la diferencia en puntos porcentuales entre 2025 y 2024 lo que muestra la dinámica del cambio. Las perdedoras perdieron 24 puntos porcentuales de los cuales 6 puntos porcentuales fueron a las obras sociales ganadoras y 18 puntos a las prepagas.
Cabe aclarar que dentro del 62% que representan las obras sociales ganadoras está la Organización de Servicios Directos Empresarios (OSDE) con 18% y el resto de las obras sociales de dirección con 5% del total del sistema. Por lo tanto, las prepagas más OSDE y el resto de las obras sociales de dirección suman el 41% de la recaudación del Sistema Nacional del Seguro de Salud.
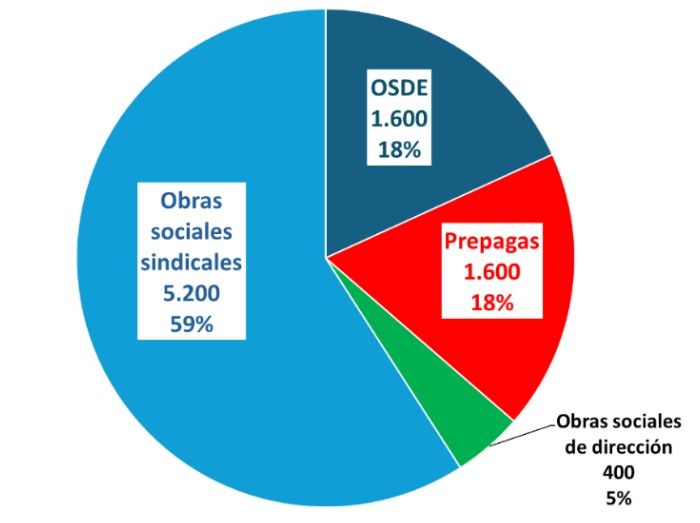
En términos de magnitud, el total de recursos distribuidos por ARCA a octubre del 2025 ascendió a 9 billones de pesos que equivalen a 7.130 millones de dólares. Proyectando este número a todo el 2025 se puede estimar que la recaudación total del 2025 habría ascendido a 8.800 millones de dólares. La distribución por tipo de institución se presenta en el Gráfico 1.
Gráfico 1. Distribución de aportes salariales del Sistema Nacional del Seguro de Salud
En millones de dólares // 2025
Fuente: elaboración propia en base Boletín de Seguridad Social de ARCA
La marcha hacia una nueva (des) organización del financiamiento de la salud privada
Los números del 2025 son básicamente una foto de cómo estaba estructurado el sistema con la “derivación de aportes”. Pero la película se empezará a ver en el 2026 en adelante cuando la gente tome conocimiento de que tiene la posibilidad de elegir, independientemente del nivel de su aporte salarial, a cualquier Agente del Seguro (obra social sindical, de dirección o prepaga). Esto va a llevar a que las obras sociales y prepagas que con la “derivación de aportes” se especializaban en los afiliados de mayores ingresos, en el futuro cercano deberán brindarles el Programa Médico Obligatorio (PMO) a cualquier persona que se le afilie, independientemente de su nivel de aporte salarial y aún cuando la persona no pueda o no quiera hacer aportes voluntarios adicionales. En otras palabras, legalmente la persona esta habilitada a exigir un PMO a cualquier Agente del Seguro con su aporte salarial, cualquiera sea su nivel.
La “derivación de aportes” es una desorganización del financiamiento de la salud privada en el sentido de que el sistema supuestamente solidario de salud perdía su solidaridad porque la gente de mayores ingresos se llevaba su aporte social a la cobertura privada. En este sentido, desde el punto de vista de sistema de salud corresponde eliminar la “derivación de aportes”.
Pero para salir de la “derivación de aportes” hay que ordenar el financiamiento a los fines de incorporarle solidaridad para elevar el financiamiento de las personas con bajos salarios. La forma de maximizar con los recursos disponibles la solidaridad en el sistema es canalizando la totalidad del Fondo Solidario de Redistribución por el Subsidio Automático Nominativo (SANO). La razón es que el SANO es un subsidio a la persona de bajos ingresos que la sigue a la obra social o prepaga que elija.
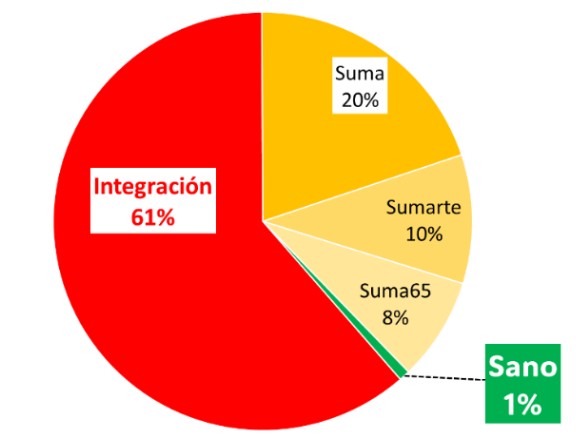
Sin embargo, la política actual es a minimizar el SANO (Gráfico 2).
Gráfico 2. Uso del Fondo Solidario de Redistribución
Fuente: elaboración propia en base a SSS
Nota: no están los subsidios por alta complejidad por falta de información oficial
El subsidio Integración (reembolso a gasto sociales de discapacidad) se lleva el 61%, el Suma (un vetusto esquema de repartir $2.000 por persona) se lleva al 20%, el Sumarte (otro vetusto esquema que reparte $7.000 por Monotributista y casa particular) se lleva 10% y el Suma65 (otro vetusto esquema que reparte $44.000 por mayor de 65) se lleva el 8%. El SANO, que es el esquema solidario del FSR, se lleva sólo el 1%.
Recomendación de política
La solución estructural es que los gastos de servicios sociales de la discapacidad deben ser afrontados por la Secretaría Nacional de Discapacidad (ANDIS) con rentas generales.
Tal como se financian estas necesidades en los países bien organizados, poniendo por caso a Chile y Uruguay. El Estado argentino pone en cabeza de la obra social y prepaga este gasto (que no es de salud, porque la discapacidad es una condición no una enfermedad) y se desentiende. El esquema está colapsando porque las obras sociales, las prepagas y la SSS con el subsidio Integración están pagando aranceles muy bajos y con mucho retraso a los proveedores de servicios sociales de la discapacidad, generando muchas y fuertes protestas como la ocurrida en la Plaza Congreso y donde hasta la Iglesia se pronuncia por el tema.
El subsidio Integración está mal usado en la discapacidad y colapsó. Por lo tanto, corresponde darle una solución sustentable a los servicios de la discapacidad con rentas generales y asignar los recursos del Integración al SANO.
Lo mismo que todos los recursos del Suma, Sumarte y Suma65 que deberían ser canalizados por el SANO. Es más, hasta tanto se resuelva el tema de la discapacidad y se libere el Integración, correspondería canalizar ya mismo todos los recursos gastados en los “Sumas” por la vía del SANO.
Tener un seguro de salud de competencia con un PMO fijo y aportes variables es garantía de que en el mediano plazo el sistema colapsa financieramente. Es urgente canalizar todos los recursos posibles por el SANO para elevar el aporte de los que menos tienen.






